小田急線新百合ヶ丘歯医者
インプラント+骨再生医療
(国際歯科連盟世界大会で日本人で唯一発表)(Nodasatosin)
国際レベル(ソケットプリザべーション)で治療ができるかどうか
インプラント先進国スウェーデンレベルの歯周予防を導入+NX100抗菌剤
2008・2016年FDI国際歯科連盟世界大会で発表
歯周病部門:Nodaxacin 2008年
インプラント部門:Nodasatosin(抗菌性骨誘導体) 2016年
2013年国際特許取得
特許:世界で初めて発明された人物、又は法人に与えられる特別な権利
インプラント治療するにあたって
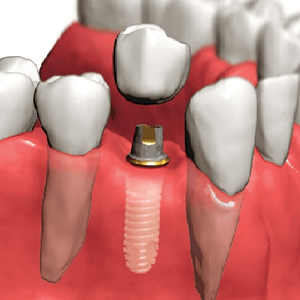
インプラント治療はスウェーデンのブローネンマルク博士が開発されてから、目覚しい発展、進歩を遂げています。
多くの医院でインプラント治療を提供しておりますが、高度先進医療であるインプラントを提供するには、高度な技術・知識・経験が必ず必要となります。
インプラントの看板を掲げている医院でも、レベルにかなり差があるため、豊富な経験、実績、知識があり、常に勉強を怠らず、新しい知識も吸収し、さらに世界レベルで研究開発しているドクターであることが望ましいです。(1年から6年の実積しかないのに治療している医院も多くあります)
当院では20年以上のキャリアと実績があり、毎年4、5回海外に視察行き、次世代の技術を導入しております。
また、その技術をはるかに上回る研究開発を行うため、αNXを設立いたしました。このαNXでは、医学、化学、バイオ、金属学、口腔外科のスペシャリストが在籍し国際レベルの研究を行い、世界に挑戦しつづけています。特に、インプラントに必要不可欠な抗菌性骨誘導体(Nodasatosin)による骨再生医療を世界で最初に研究開発し、2016年FDI世界歯科大会に発表しました。
日々進歩する技術、理論の修得、研究開発には長期的な時間もかかり、大変ですが、先進医療をオンタイムで皆様に提供できていると言う自負による満足、また患者様からも喜んでもらえていると言う満足は大変大きいです。


